Трансплантація в Україні в рази дешевша, а фахівці не відстають від іноземних колег, — Оксана Дмитрієва про трансплантацію в Україні

Lenta.UA поспілкувалася з народною депутаткою від «Слуги народу», заступницею комітету з питань здоров’я нації, медичної допомоги і медичного страхування Оксаною Дмитрієвою.
У квітні цього року в Україні було здійснено першу трансплантацію кісткового мозку від нерідного донора. Це велика перемога галузі, адже до цього здійснити її було неможливо через правову колізію: закон містив ряд неузгоджеостей, котрі на роки заблокували процес. Сьогодні вже минуло 100 днів реабілітації першого пацієнта з моменту проведення трансплантації кісткового мозку від нерідного донора, відтак ми говоримо з ідейною натхненницею та авторкою змін до закону — Оксаною Дмитрієвою про головні засади роботи системи трансплантології в Україні, перший досвід трансплантації від нерідного донора та візію розвитку галузі на майбутнє.
— Пані Оксано, за вашої ініціативи було внесено зміни до закону про трансплантацію в Україні, відтак процес, який був роками заблокований в Україні зрушив з місця, розкажіть будь ласка про зміни, які було внесено і як вони вплинули на роботу галузі.
— В чому головна перемога цього закону? Це передовсім, у тому, що внесені зміни дозволили вперше в Україні провести трансплантацію кісткового мозку від нерідного донора. Раніше в Україні такі трансплантації були не можливі, і лише завдяки закріпленню на законодавчому рівні права працювати і недержавним реєстрам донорів кісткового мозку, і роз’єднанню системи донорів на органну та донорів кісткового мозку – це вдалось реалізувати. Це абсолютно різні системи, скажімо, система донорів кісткового мозку значно складніша, вона налічує 12 показників, за котрими має співпасти пара донора-реципієнта, а пошук донора здійснюється не лише в Україні, а й в усьому світі. На відміну від органної, де шукають реципієнтів для донора лише в межах країни. В цій системі має знаходитись вся інформація про пацієнтів та про донорів: стать, вага, вік та спеціалізовані дані, різні для кожного органу. Відтак, ця програма самостійно, без втручання людського фактору, обирає пару донор-реципієнт.
— Як працює процес сьогодні, після внесених змін?
— У лікарні, де є донор поставили діагноз “смерть мозку”, як би страшно це не звучало. Раніше його ставив один лікар, а тепер, згідно нового закону, цей діагноз ставить консиліум лікарів, щоб у подальшому уникнути звинувачень про лікарську помилку. Консиліум лікарів робить певний набір тестів, якщо вони підтверджують “смерть мозку”, то людина може стати донором. Оскільки у нас в Україні діє “презумпція незгоди”, тобто пацієнт не згоден надавати органи на трансплантацію, далі слідує спілкування з родичами, щоб отримати дозвіл на трансплантацію. Після отримання дозволу дані про органи вносяться в базу трансплант-координатором (це визначення також врегульовано законом про трансплантацію), відтак система самостійно шукає реципієнта, який підходить за усіма фізіологічними показниками і за результатами аналізів і обирає кількох пацієнтів, які гостро потребують трансплантації. Далі реципієнт визначається за логістичними критеріями, якщо йдеться про серце, то його можна чекати не більше 4 годин, відтак важливо де знаходиться реципієнт. Все повинно працювати злагоджено, починаючи від роботи трансплант-координатора, закінчуючи реципієнтом. Нещодавній кейс показав як це працює: з лікарні швидкої допомоги оперативно доставляли органи, залучивши супровід поліцейських, і це дало змогу одній людині врятувати 4 життя. Як показує досвід, з пересадженим серцем люди живуть ще 16 років, і ви лише уявіть як і наскільки це змінило якість життя людей!
— Серед проблем трансплантології в Україні визначали також відсутність ліцензованих лабораторій, які здійснюють генотипування. Чи вирішена ця проблема сьогодні?
— Сьогодні лабораторії, які здійснюють генотипування працюють в Охматдиті, У Національному інституті раку ведеться робота щодо запуску лабораторії. Крок за кроком ми налагоджуємо системну роботу трансплантації в Україні.
— Для стабільної роботи трансплантології в Україні дуже важливою є безперервна довготривала фінансова підтримка держави. Розкажіть будь ласка чи є розуміння влади щодо необхідності надання підтримки на розвиток цього напрямку?
— Дякувати Богу, ми відчуваємо таку підтримку наразі. На сьогодні ми маємо минулорічні 112 мільйонів і в цьому році ми також отримали фінансування. Міністерство вже закупило необхідне обладнання і ми маємо лікарів, які можуть і прагнуть цим займатись. Кабінет міністрів підписав Постанову про фінансування трансплантації. Центри, які займаються трансплантацією прорахували тарифи, відтак вартість трансплантації в Україні суттєво нижча, а подекуди є удвічі та втричі дешевшою, ніж за кордоном. Зараз Міністерство повністю фінансує трансплантацію. Фінансування передбачає весь комплекс надання послуг починаючи з рукавичок, закінчуючи зарплатою лікарів, операцією з пересадки органу. Станом на сьогодні ми маємо 25 ліцензованих центрів, які діють у: Тернополі, Львові, Івано-Франківську, Черкасах. Щодня долучаються все нові центри, бо це справді перспективний вектор розвитку для них. На державні кошти вони зможуть здійснити закупівлю обладнання та навчати лікарів.
— Як здійснюється ліцензування медичних установ, які отримують дозволи на проведення трансплантації?
— Ліцензування медичних установ, які можуть займатись трансплантацією, здійснюється у Міністерстві. Для ліцензування передбачений перелік вимог до медичної установи, тож, якщо заклад відповідає вимогам, має необхідне обладнання та лікарів, то вони, звісно, отримують таку ліцензію. Це, до речі, також одне із нововведень закону. Раніше, МОЗ встановлював перелік закладів, де може проводитись трансплантація, а де — забір. Це стримувало розвиток, і не давало шансу розвиватись тим, хто хотів. Після змін, серед медичних установ з правом проведення трансплантації з’явився Ковель, де було проведено першу трансплантацію серця за останні 15 років, Черкаси, де вже активно проводять аутотрансплантації кісткового мозку та готуються до початку родинних.
— Чи поступаються операції, проведені в Україні, якістю тим, які здійснюють за кордоном?
— Пацієнт, якому лише тиждень тому була проведена трансплантація серця, сьогодні вже ходить, сидить, спілкується, чудово себе почуває. Якість лікарів в Україні на найвищому рівні. Насправді, лікарі з Білорусії, Казахстану, себто країн, де зараз активно розвивається галузь трансплантології, їздили навчатись до нас, а ми у себе в країні не розвивали її.
— Коли ми в Україні зможемо здійснювати таку ж кількість трансплантацій кісткового мозку як за кордоном?
— Трансплантації від родинних донорів та гапло в Україні роблять давно. А ось трансплантацію від неродинного донора ми зробили вперше. Зараз готують наступні дві операції, ми вже маємо для обох донора та реципієнта, котрі співпали. Саму трансплантацію роблять не довго, суть в тім, що для проведення трансплантації потрібно до 100 днів знаходитись у стерильному боксі. Відповідь на питання щодо кількості трансплантацій, які зможемо робити у перспективі залежить від площ, коли у нас будуть усі необхідні бокси. Відділення гематології Охматдиту мають ці бокси, їх будуть доповнювати, однак це все ще не ті обсяги, які потрібні. Цьогоріч в Охматдиті планують здійснити три трансплантації від неродинного донора.

— Як приймається рішення про виділення коштів на трансплантацію за кордоном?
— Якщо маніпуляцію не здійснюють в Україні, то держава оплачує її за кордоном, однак, якщо ж її можна здійснити в Україні, то держава не буде оплачувати цієї процедури за кордоном, це не логічно. Наразі ми не встигаємо забезпечити усіх потреб, адже в Україні понад 5000 людей, які потребують органної трансплантації і 200 — 300 тих, які потребують трансплантації кісткового мозку. Відповідно, ми продовжуємо відправляти людей за кордон, але поступово будемо відходити від цієї практики. Що ж стосується трансплантації кісткового мозку, то ми маємо заключені міжнародні договори щодо реєстру донорів кісткового мозку, крім того ми маємо в Україні недержавний реєстр донорів кісткового мозку, і от власне закон щодо трансплантації дозволив користуватись його даними. Така практика застосовується в усьому світі, скажімо, сусідня Польща має 4 недержавних і один державний реєстри. Відповідно, оскільки державний реєстр в Україні наразі не працює, ми користуємось даними з недержавного, а надалі, коли процес налагодиться, вони обмінюватимуться даними. Зараз ми маємо перший запит на пошук донора у не державному реєстрі України з Німеччини.
— Чи всі перепони на шляху вдалось розв’язати новим законом, чи є ще не вирішені трудності?
— В Україні діє “презумпція незгоди”, тобто без згоди родичів не можна пересаджувати органи, тоді як у Білорусі, скажімо, “презумпція згоди”, тобто згода родичів не потрібна. Вирішити її не просто, адже серед українців досі ширяться міфи про “чорну трансплантацію”, відтак люди часто керуються страхами, хоча вони й не мають під собою підґрунтя, адже здійснити пересадку органу не так вже й просто. До роботи над трансплантацією задіяно біля 100 чоловік, цілі бригади лікарів: з постановки діагнозу, забору органів, бригада тих, які трансплантують. Уявляєте, яка кількість людей залучена? То про яку “чорну трансплантацію” може йти мова?
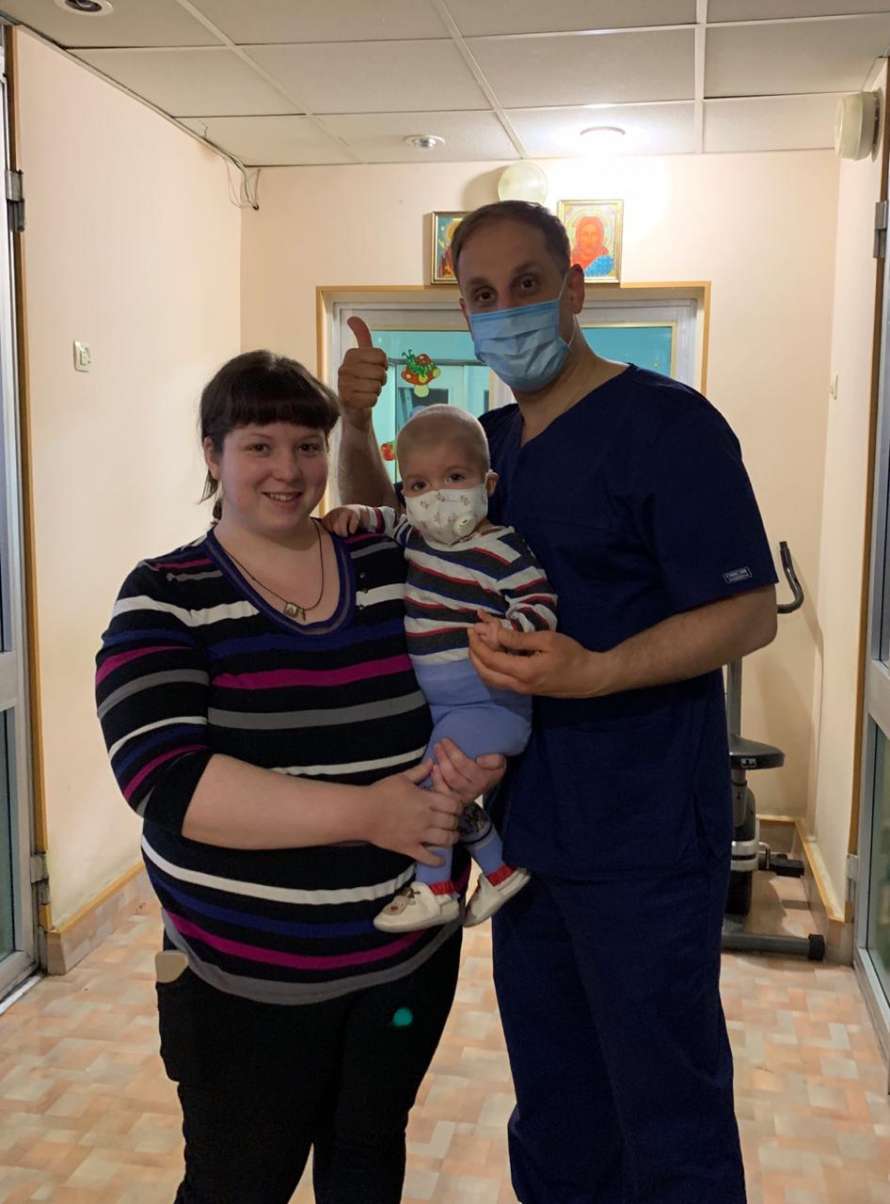
— Розкажіть будь ласка детальніше про досвід першої трансплантації від нерідного донора в Україні?
— Трансплантації передує період хіміотерапії, для того щоб знищити свої клітини, за тим лише здійснюється сама трансплантація. І ось, коли пацієнт пройшов хіміотерапію і був готовий до трансплантації, розпочався карантин і всі кордони були закриті, ми зіштовхнулись з проблемою доставки матеріалу. Нам довелось шукати нестандартні рішення і ми звернулись за допомогою до компанії DHL, яка транспортувала матеріал. В інший спосіб його доставити вчасно до України не вдалось, а дитина готувалась вже два місяці, і відкласти трансплантацію було неможливо.
Загалом карантин показав наскільки важливо розвивати галузь трансплантології в Україні. Адже зараз, крім карантину в усіх країнах діє квота: передовсім трансплантація здійснюється громадянам своєї країни, а тоді іноземцям. Наші пацієнти дуже довго чекали пересадок закордоном, саме тому налагоджений процес трансплантації в Україні є дуже важливим.
— Як сьогодні почуває себе Назарчик, перший пацієнт, якому здійснили трансплантацію кісткового мозку від неродинного донора в Україні?
— Назарчик добре себе почуває, бігає, грається. Критичні 100 днів вже минули і він поводиться так, ніби й нічого не було. Надсилає радісні фото. Все гаразд у нього, дякувати Богу.
Наталя Півень
Випускниця факультету журналістики Львівського національного університету ім. І. Франка. Починала із роботи у регіональних ЗМІ. В команді Svoboda.ua з квітня 2022 року.
